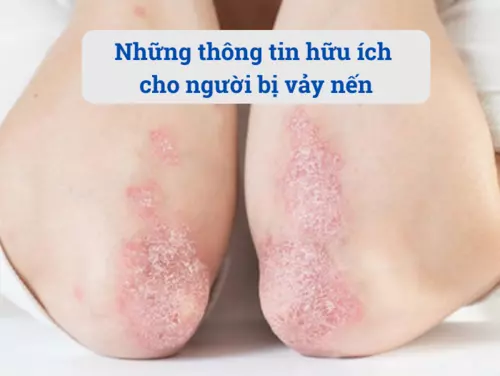
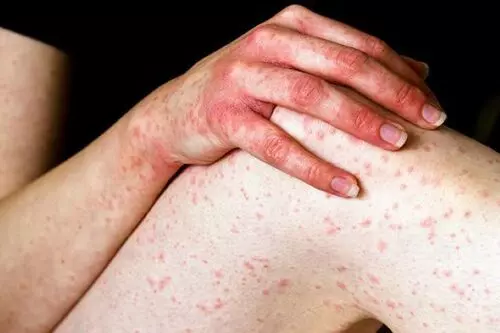
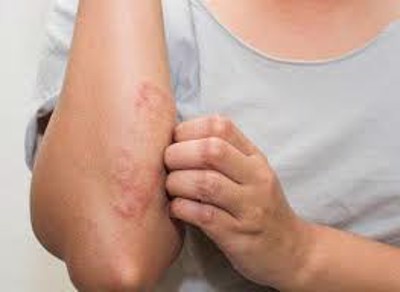
Vảy phấn đỏ nang lông được Tarral mô tả lần đầu tiên vào năm 1828, được đặt tên bởi Besnier năm 1889. Đây là một bệnh rối loạn sẩn vảy mãn tính chưa rõ nguyên nhân, đặc trưng bởi mảng vảy màu hung đỏ, dày sừng lòng bàn tay, sẩn sừng quanh nang lông. Bệnh có thể tiến triển thành đỏ da toàn thân với những đảo da lành.
Phân loại
Griffiths chia vảy phấn đỏ nang lông (PRP) thành 5 typ: typ kinh điển ở người lớn (classic adult type), typ không điển hình ở người lớn (atypical adult type), typ kinh điển ở trẻ em (classic juvenile type), typ vòng tròn ở trẻ em (circumscribed juvenile type) và typ không điển hình ở trẻ em (atypical juvenile type). Gần đây, typ liên quan với HIV được thêm vào bảng phân loại này. Một vài thông báo còn mô tả PRP liên quan bệnh ác tính.
Nguyên nhân
Chưa rõ. Một số có tính chất gia đình, một số có liên quan đến nhiễm liên cầu.
Dịch tễ học
- Tỷ lệ mắc bệnh: 1/3.500-5.000 bệnh nhân da liễu.
- Chủng tộc: Bệnh ảnh hưởng đến bất kỳ dân tộc nào.
- Giới: Tỷ lệ nam/nữ mắc bệnh ngang nhau.
- Tuổi:
+ Dạng PRP gia đình điển hình biểu hiện sớm và do gen trội.
+ Dạng mắc phải: có thể gặp ở bất kỳ lứa tuổi nào nhưng nhiều ở hai lứa tuổi 0-10 và 50-59 tuổi.
Triệu chứng lâm sàng
Dạng PRP gia đình khởi phát từ từ, dạng mắc phải khởi phát cấp tính.
Da: PRP đặc trưng bởi những mảng bờ rõ vảy màu hung đỏ, có khi lan toàn thân, thường có những đảo da lành. Dày sừng quanh nang lông thường thấy ở vùng mu ngón gần, cổ tay, khuỷu tay. Dày sừng lòng bàn tay gặp ở hầu hết các bệnh nhân. Giai đoạn đầu của bệnh có thể có ngứa.
Móng: bờ tự do móng màu vàng nâu, dày sừng dưới móng, dày giường móng, móng có thể bị lỗ rỗ.
Niêm mạc: có thể có những mảng trắng ở niêm mạc má, trắng, trợt.
Mắt: có thể có lộn mi.
Các dạng lâm sàng:
- Type I: Type kinh điển ở người lớn (classic adult type). Dạng thường gặp nhất của PRP, chiếm khoảng 50% các trường hợp PRP. Khởi phát cấp tính, lâm sàng điển hình bao gồm đỏ da với những đảo da lành, dày sừng lòng bàn tay bàn chân, dày sừng nang lông. Type này tiên lượng tốt nhất, khoảng 80% bệnh nhân thuyên giảm bệnh trong vòng 3 năm.
- Type II: Type không điển hình ở người lớn (atypical adult type). Chiếm khoảng 5% các trường hợp. Đặc trưng bởi tổn thương dạng vảy cá, có thể chàm hoá, rụng tóc, kéo dài thường từ 20 năm trở lên.
- Type III: Type kinh điển ở trẻ em (classic juvenile type). Chiếm khoản 10% các trường hợp. Rất giống type I nhưng khởi phát trong 2 năm đầu tiên của cuộc đời. Bệnh thuyên giảm sớm hơn so với type I, trung bình là 1 năm.
- Type IV: Type vòng tròn ở trẻ em (circumscribed juvenile type). Chiếm khoảng 25% các trường hợp. Xuất hiện trước tuổi dạy thì. Đặc trưng bởi những vùng da giới hạn rõ ở khuỷu tay và đầu gối với sự dày sừng nang lông và đỏ. Tiến triển không rõ.
- Type V: Type không điển hình ở trẻ em (atypical juvenile type). Chiếm khoảng 5% các trường hợp. Hầu hết những ca PRP gia đình thuộc type này. Bệnh khởi phát sớm và diễn biến mạn tính. Đặc trưng bởi dày sừng nang lông, dày da ở lòng bàn tay, bàn chân hiếm khi đỏ da.
- Type VI: PRP liên quan với HIV. Bệnh không đáp ứng với những điều trị thông thường nhưng đáp ứng với liệu pháp kháng Retrovirus.
Cận lâm sàng
Không có xét nghiệm cận lâm sàng nào có thể khẳng định chẩn đoán PRP. Chẩn đoán dựa vào sự tương quan giữa lâm sàng và mô bệnh học.
Mô bệnh học: không có đặc trưng về mặt mô bệnh học nhưng bệnh giúp loại trừ những bệnh sẩn vảy và đỏ da khác.
Kiểm tra sự bất giải điện giải đồ, giảm albumin, nhiễm khuẩn thứ phát.
Điều trị
Tại chỗ
- Corticoid.
- Calcipotriol: đây là thuốc bôi hỗ trợi điều trị bệnh vảy nến. Tuy nhiên đã có thông báo về sự thành công trong điều trị PRP bằng Calcipotriol.
- Kem làm ẩm da làm giảm nứt, khô.
- PUVA.
Toàn thân
- Vitamin A acid:
+ Acitretin (Soriatane) 25-50mg uống hàng ngày trong bữa ăn hoặc ngay sau bữa ăn, tránh thai ít nhất 3 năm sau khi dừng thuốc.
+ Isotretinoin (Accutane, Acnotin): liều 0,5-2 mg/kg/ngày uống chia 2 lần
- Azathioprine (Imuran).
- Methotrexate: 10-25 mg/tuần uống hoặc tiêm bắp.
- Cyclosporine (Neoral, Sandimmune).
- Infliximab (Remicade).

 DS Thúy Hà
DS Thúy Hà